一、手術適應症
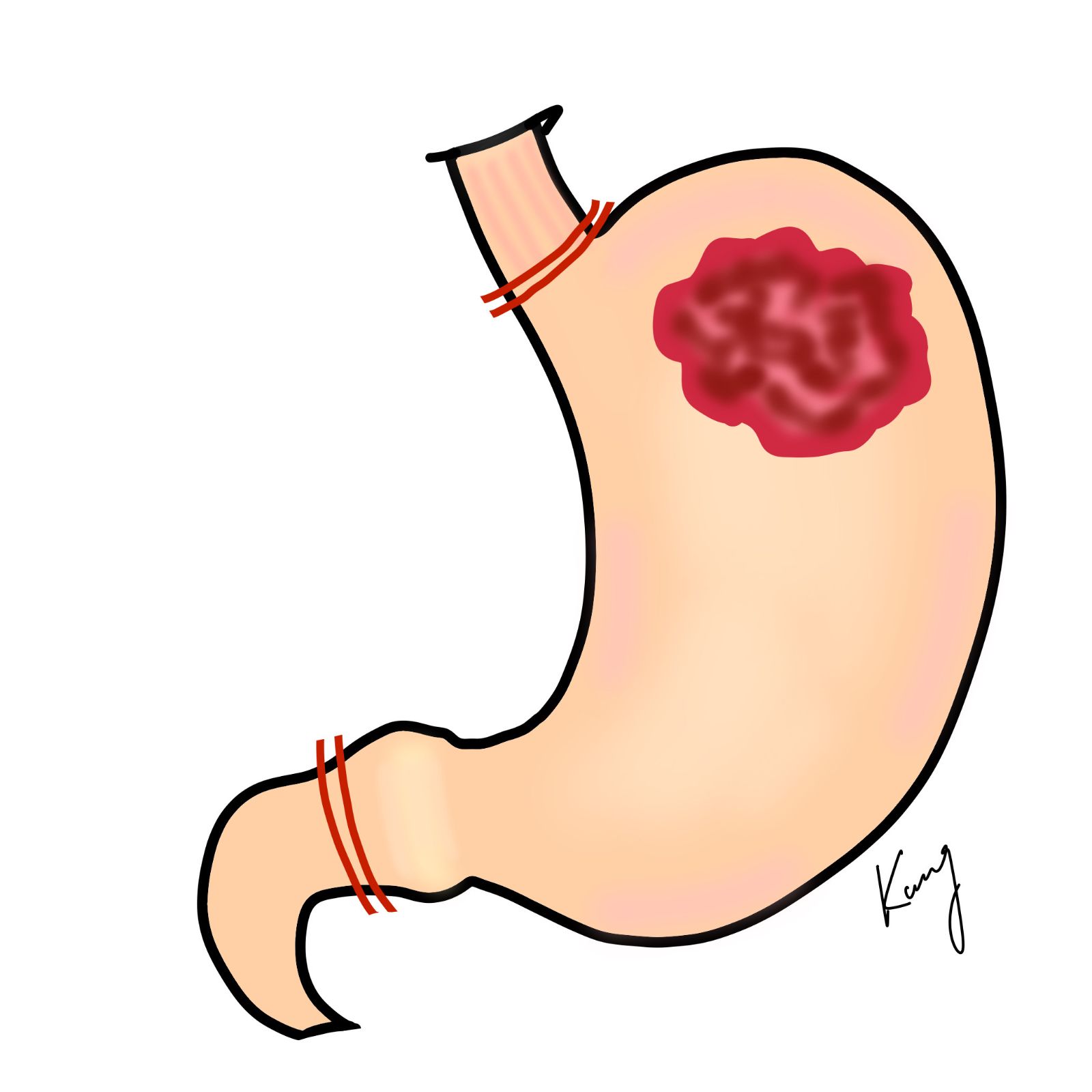
根據胃癌治療指引,手術前影像檢查評估為第一期至第三期的胃癌,首選治療為手術切除。手術內容包含胃腫瘤切除(包含足夠的腫瘤邊界)、局部淋巴結廓清以及胃腸道重建。針對部分第四期的胃癌,有時也需以姑息性切除的手術方式來緩解腫瘤造成的出血或阻塞,但此時手術的目的是以症狀治療為主,而非治癒胃癌。
二、手術切除範圍
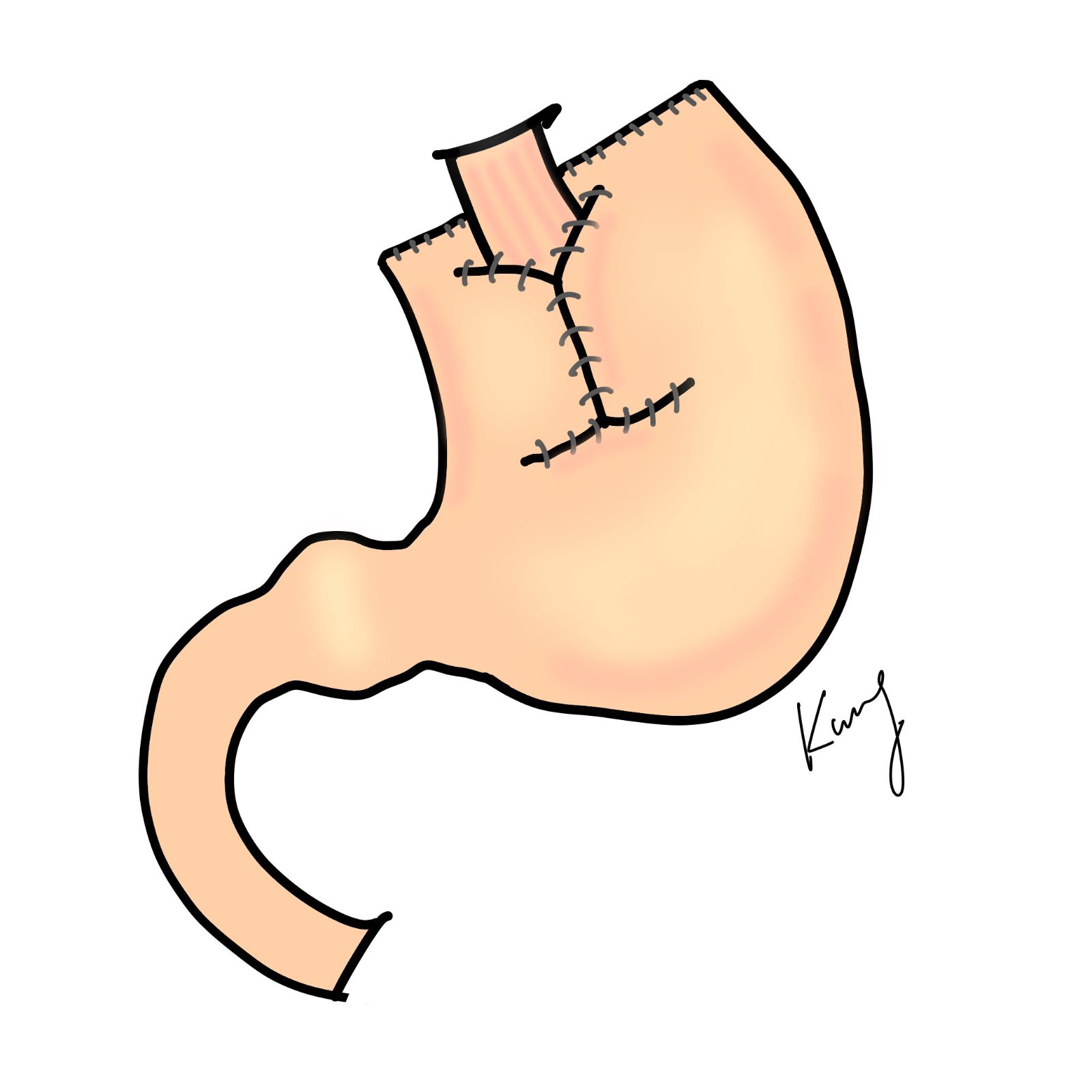
胃癌的切除範圍主要是依據腫瘤所在的位置高低來決定。當腫瘤發生於胃的下半部時,需切除幽門側2/3的胃(次全胃切除);當腫瘤位於胃的上半部時,需行全胃切除。
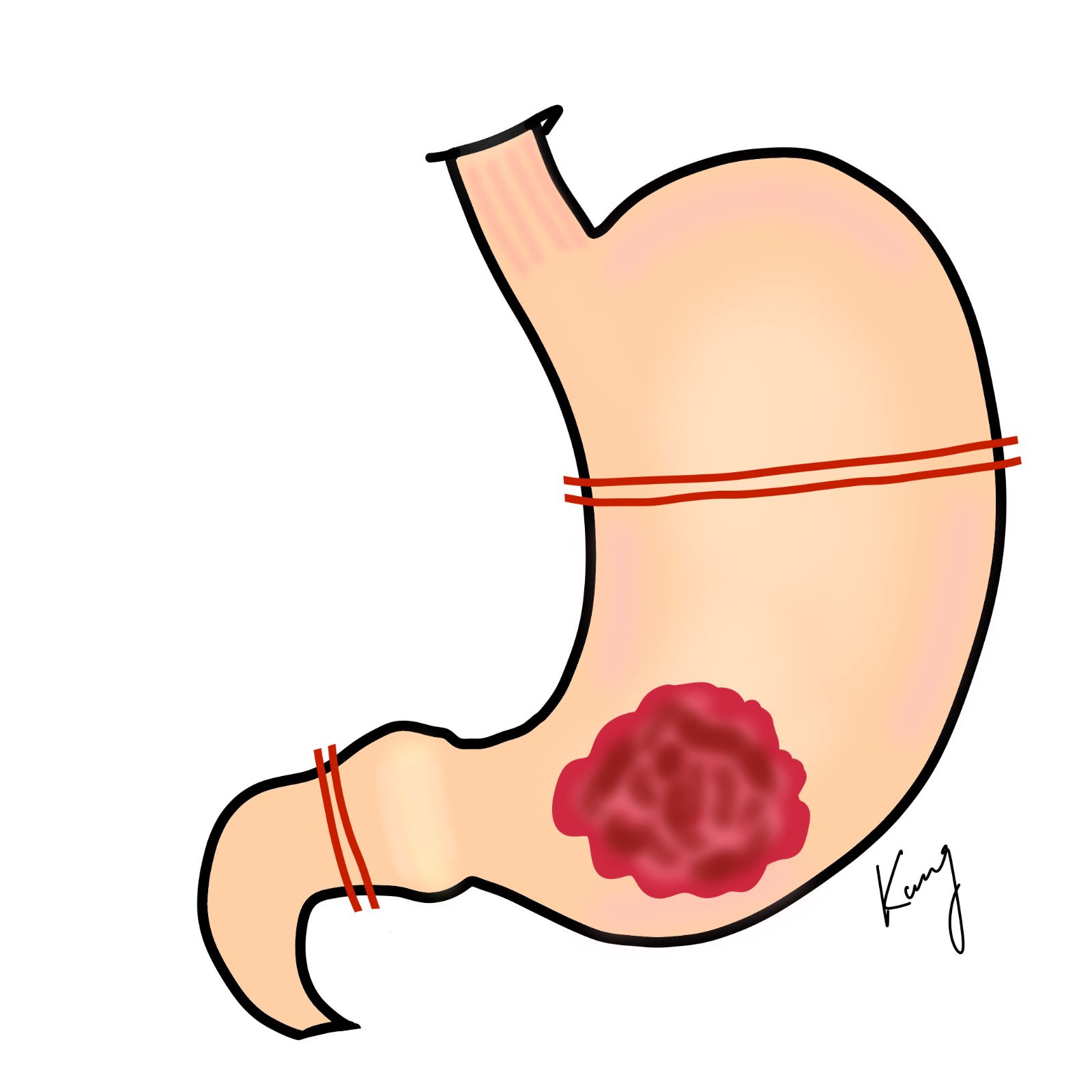
遠端次全胃切除(左)、全胃切除術(右)
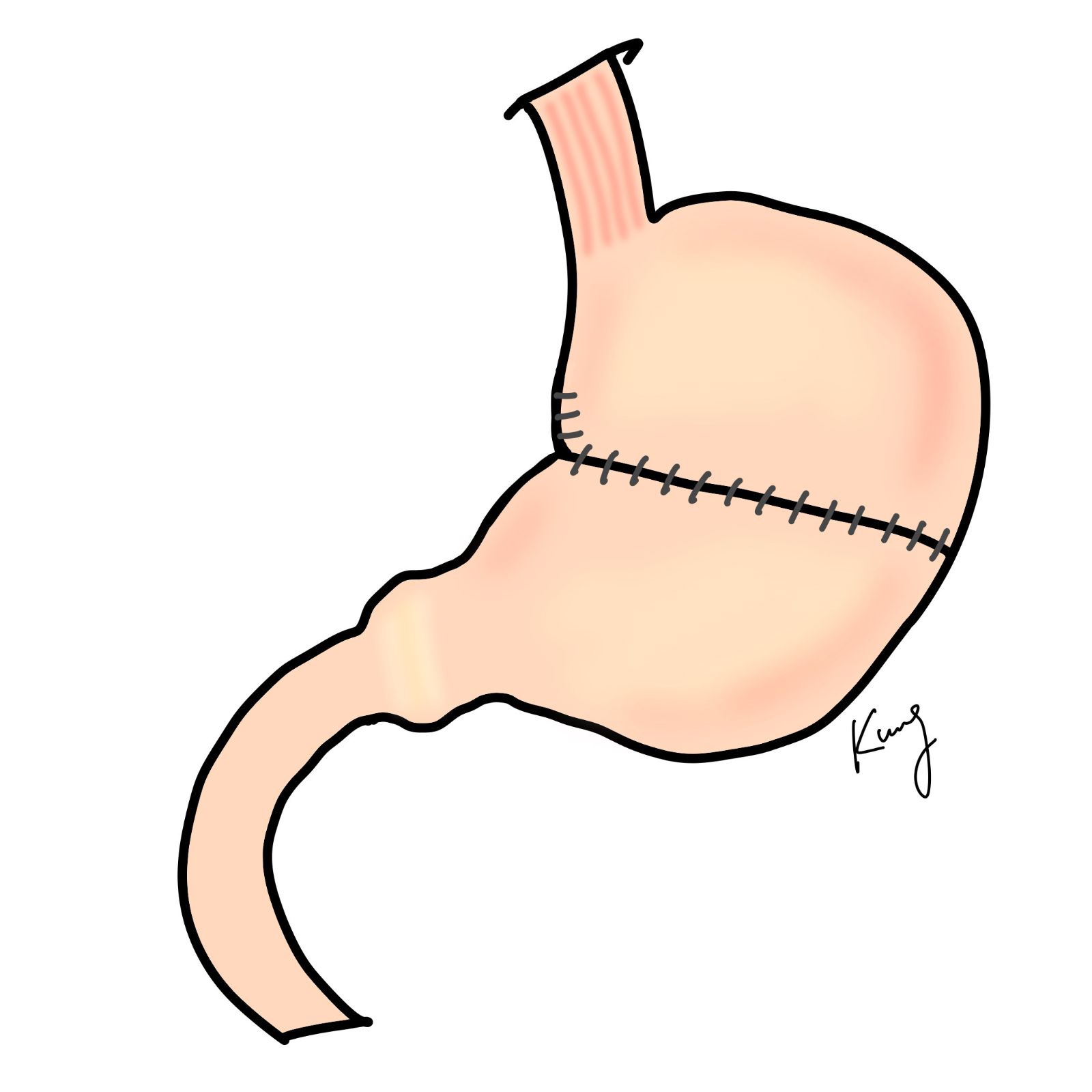
若術前評估為早期胃癌,腫瘤侵犯不超過黏膜下層,且臨床上無淋巴轉移之證據,則可以考慮行保留功能胃切除術。若病灶位於胃的近端,可行近端胃切除術,保留遠端的胃,再行雙通道重建(食道空腸及胃空腸重建)或胃食道重建;若病灶位於胃的中段,且距兩端皆有足夠的安全距離時,則可行中段胃切除術,保留胃的幽門。
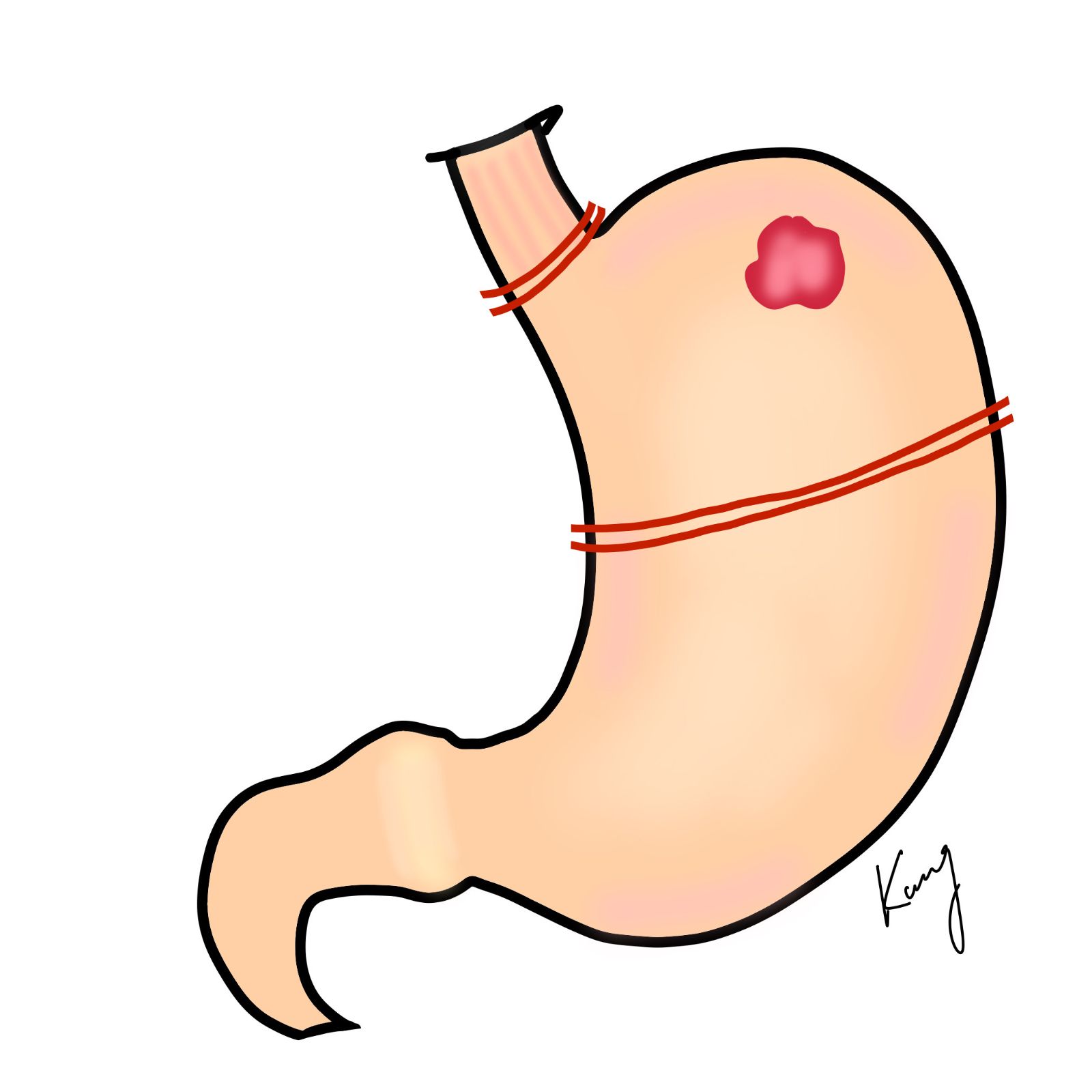
近端胃切除(左)、中段胃切除術(右)
三、手術方式的選擇
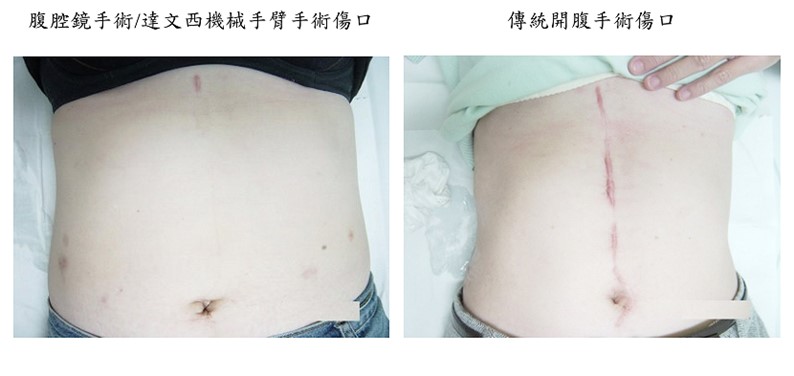
手術的執行方式包括傳統開腹手術、腹腔鏡手術、3D腹腔鏡手術以及達文西機械手臂輔助手術。傳統開腹手術由上腹部正中約20-25公分左右的傷口來執行手術,優點為醫師的手可直接觸摸器官評估腫瘤侵犯的邊界,缺點為出血量相較於微創手術較多及術後疼痛較為顯著。微創手術(包含腹腔鏡及達文西手術)透過數個小傷口,使用微創專用器械透過套管來執行手術,優點為傷口小恢復快,缺點則是因為缺乏直接的手感,若有嚴重沾黏或鄰近器官侵犯則可能需要改傳統手術。這幾年由於微創手術器械及技術的長足進步,又有腹腔鏡及達文西手術可供選擇,傳統開腹手術的比例逐年下降,根據本院團隊經驗,若腫瘤沒有鄰近器官侵犯或造成胃出口阻塞,多數可以由微創方式來進行手術。對於年紀大的病人,由於微創手術提供較快速的術後恢復及減少手術後肺炎的發生率,因此微創手術已成為年紀大的病人的主要手術方式。目前健保針對腹腔鏡胃切除手術有給付,但相關特殊耗材仍需自費;達文西胃切除術目前則為全自費手術。

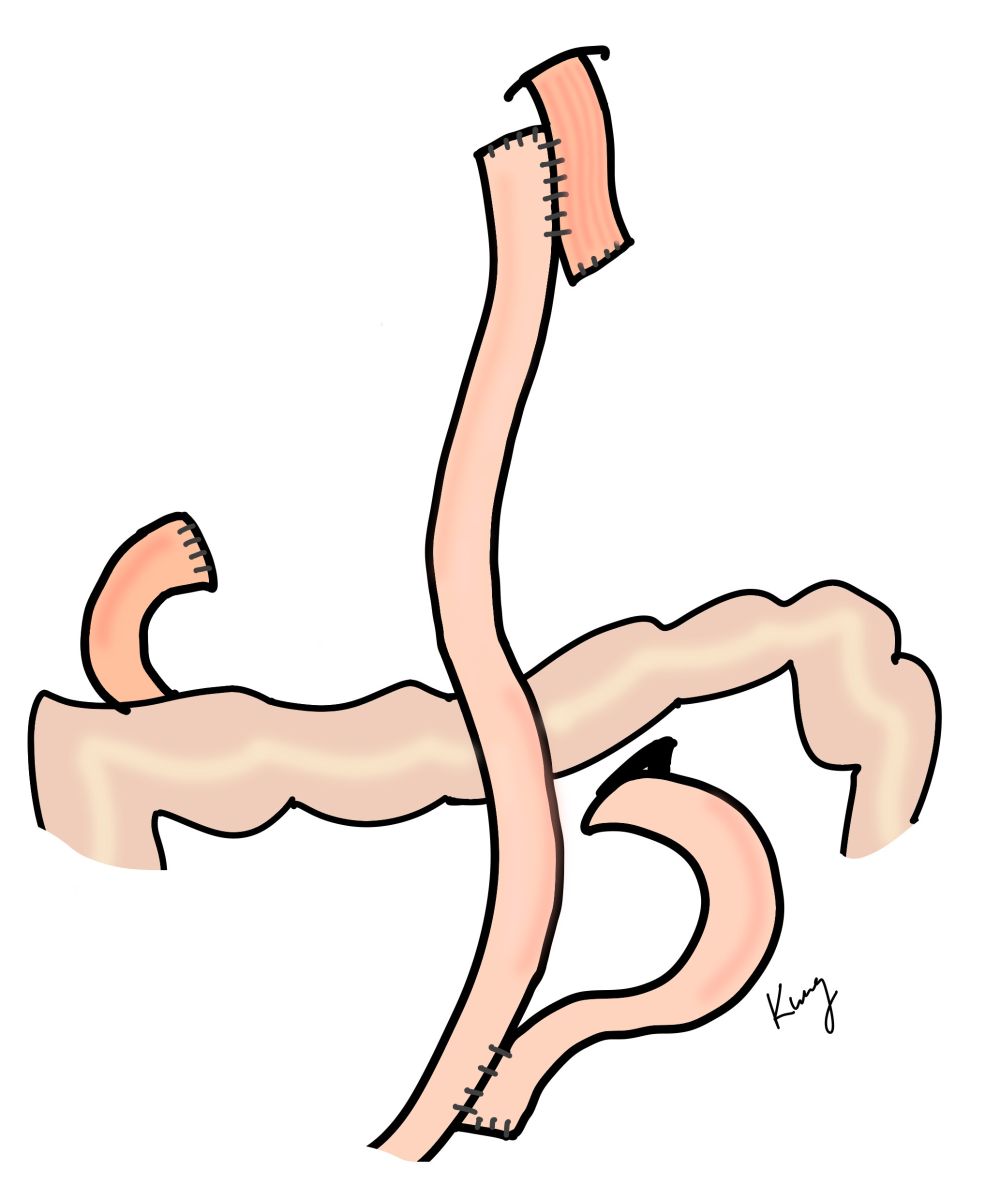
四、重建方式的選擇
1. 近端次全胃切除
近端次全胃切除後,視食道長度及殘胃大小,可行雙通道重建(食道空腸及胃空腸重建)或胃食道重建。顧名思義,雙通道重建後食物可以經由殘胃或空腸兩條路徑;胃食道重建則是直接將食道與遠端的胃吻合,以往胃食道重建會有嚴重的胃酸逆流症狀,現在可以用雙瓣式重建來達到抗逆流的效果。
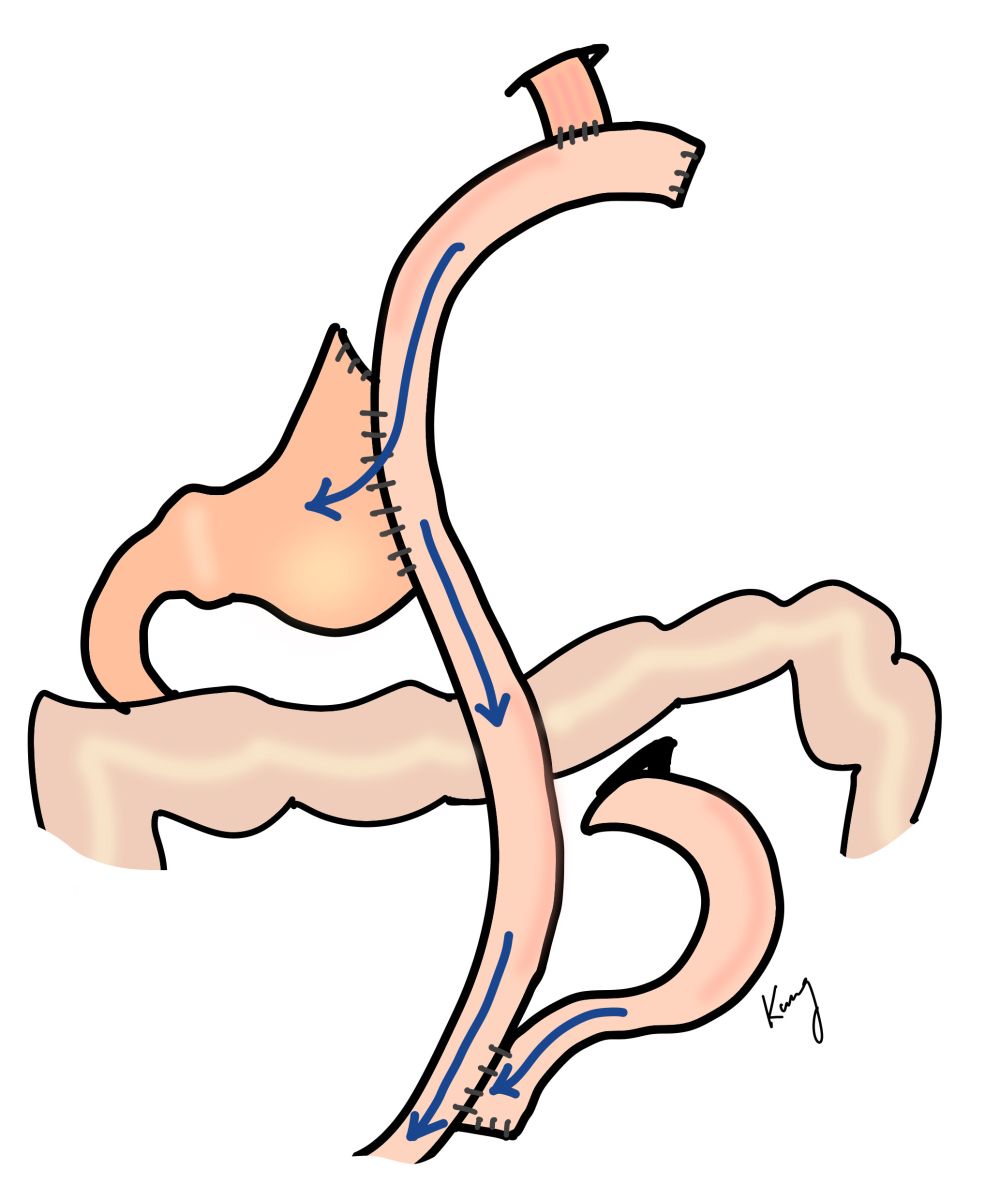
雙通道重建(左)、雙瓣式胃食道重建(右)
2. 中段胃切除
中段胃切除後會將兩端所保留的胃接合起來,保留胃幽門有利於避免術後發生傾食症候群,但術後可能較易有延遲胃排空的情形。
3. 遠端次全胃切除
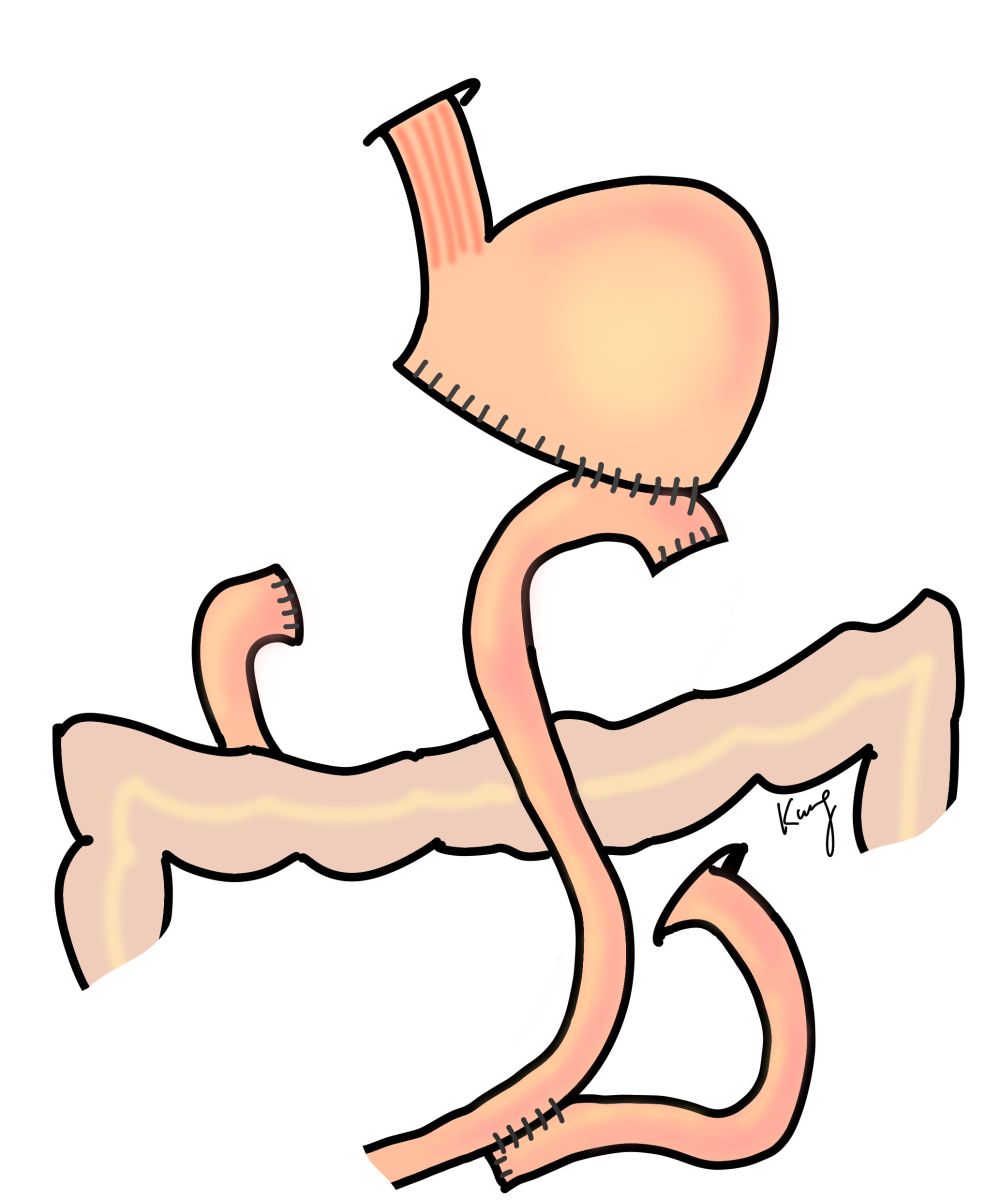
目前本院團隊最常使用的為胃十二指腸重建(Billroth-I),好處是進食後食物的流向接近原本開刀前的走向,微量元素(如鐵質, 葉酸, 維他命B12等)的吸收及長期貧血的機會或嚴重程度可以減少許多。但是當腫瘤位置過高或是侵犯至十二指腸時, 會導致因距離過遠或是縫合後的張力過大而無法接合胃以及十二指腸的斷端,此時就須以空腸來進行重建,可以行胃空腸吻合(Billroth II)加上空腸空腸繞道(Braun's procedure)或者以Roux-en-Y的方式來重建。

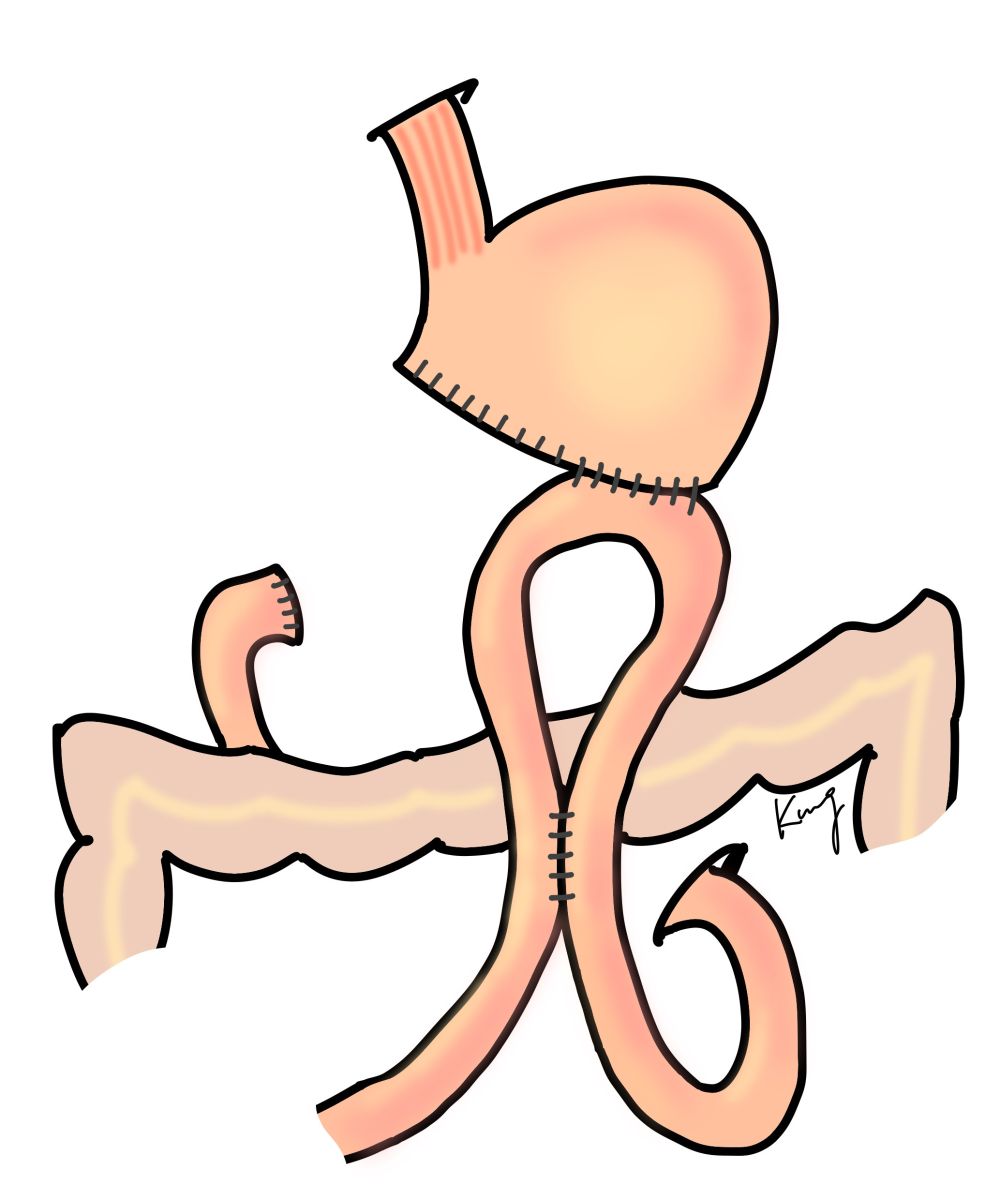
胃十二指腸重建(Billroth-I)(左)、胃空腸重建(Billroth II)+空腸繞道(Braun's procedure)(中)、Roux-en-Y重建(右)
4. 全胃切除
全胃切除後以Roux-en-Y的方式來進行食道空腸吻合,視食道是否受侵犯及食道長短等,可以用環形吻合器或者線性吻合器來吻合。環形吻合器所需剝離的食道長度較短,但術後吻合狹窄的可能性較高,若發生需以胃鏡做氣球擴張術;線性吻合器的吻合口較大不易狹窄,但所需剝離的食道較長,若腫瘤有食道侵犯則較不易進行。
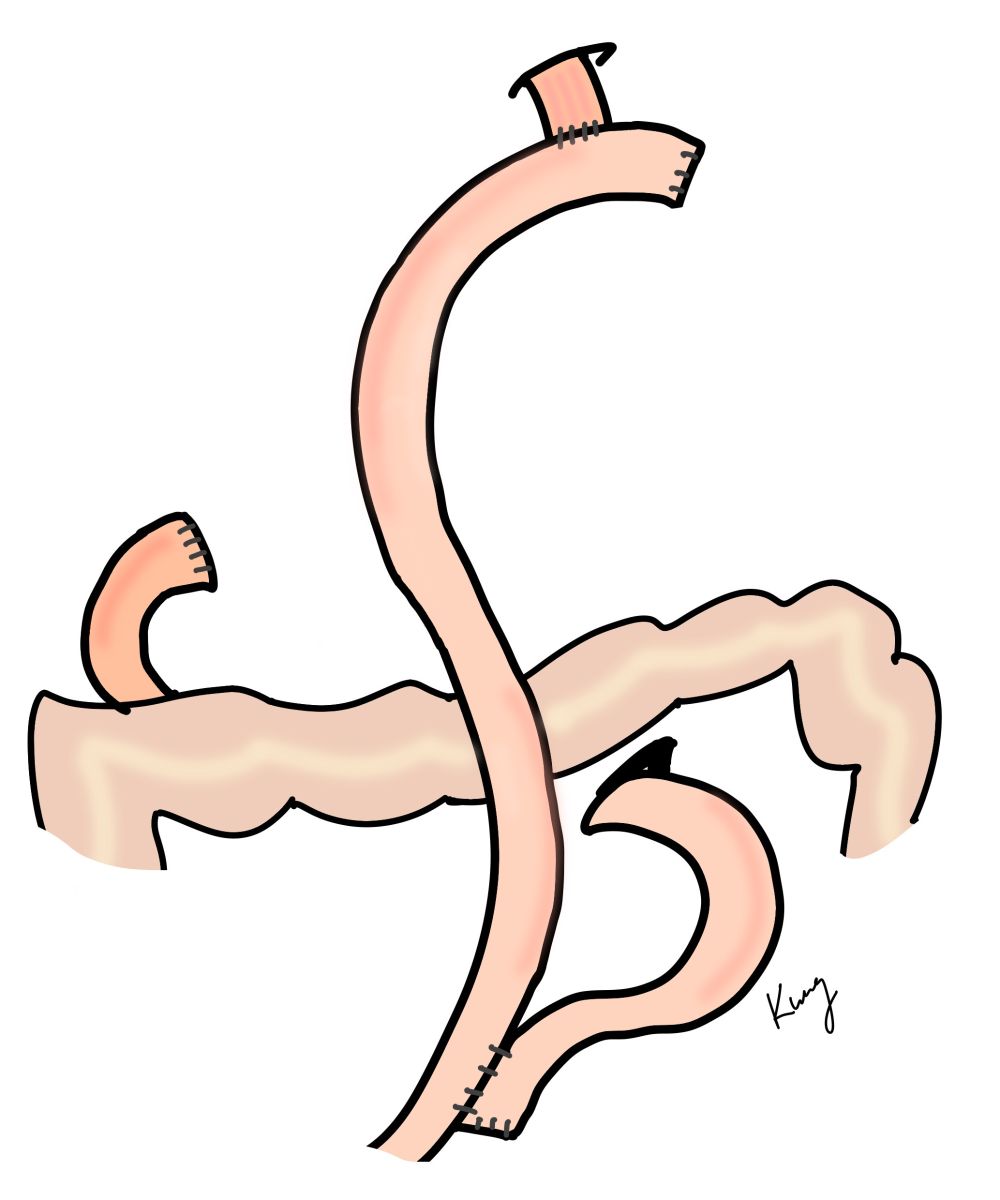
環形食道空腸吻合(左)、線性食道空腸吻合(右)
五、ICG螢光染色的應用
ICG(Indocyanine green)螢光染色已廣泛應用於微創手術。在胃癌手術主要應用在淋巴造影,不同的腫瘤位置,其淋巴分布及轉移途徑也會有所不同,透過術前的胃鏡檢查,將ICG染劑注射於腫瘤周遭,可在手術時以綠色螢光來顯現淋巴走向,幫助手術醫師進行淋巴廓清,猶如衛星導航。目前在胃癌手術量高的日本及韓國此技術已經逐漸普及,本院的達文西手術可搭配使用,也有腹腔鏡ICG顯影系統,並發表成果於國際醫學期刊。
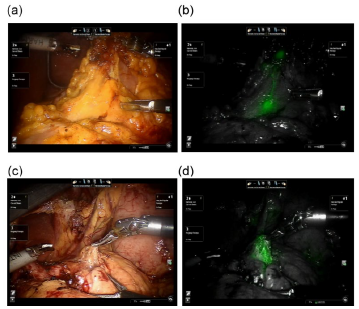
最後更新: