106年10月8日,穆小弟在出生後隨即發生有食慾差、水腫、低血糖等異常狀況,在住院期間檢查發現肝臟衰竭,在成大醫院被確認患有罕見的母胎免疫疾病「新生兒血鐵沉積症」,肝細胞破壞殆盡造成猛爆性肝臟衰竭,命在旦夕。
新生兒血鐵沉積症與遺傳性的血鐵沈積症不同,發生機轉是由於母親在懷孕時產生對抗胎兒肝細胞的抗體,破壞胎兒肝細胞並產生肝臟及其他組織中鐵質的沈積。病嬰在出生後隨即會發生低血糖、凝血功能障礙、黃疸、水腫、寡尿等等肝臟衰竭的症狀。藥物治療方法為血漿置換以及高劑量免疫球蛋白注射,但若不及時接受肝臟移植,致死率接近百分之百。
穆小弟在成大醫院小兒部林永傑醫師的悉心照顧之下,歷經免疫球蛋白治療、多次的血漿置換,以及連續性血液透析治療,狀況雖逐漸穩定,但是肝臟功能不見恢復的跡象,此時唯一的治癒希望是肝臟移植。但穆小弟僅45天大,4公斤重,由於體型小、體重輕,手術難度高,林醫師透過各種管道,期待一絲希望,甚至在臉書上「求救」,一度考慮將病人轉至日本接受肝臟移植。
林醫師輾轉與本院兒童外科劉君恕主任連絡,討論是否有肝臟移植成功的可能性,經仔細評估,即著手計畫進行活體換肝手術。穆小弟於106年11月22日轉診至本院兒童加護病房,由兒童醫學部張瑞文醫師持續給予排鐵劑、補充凝血因子及連續性血液透析治療。本院兒童外科、移植外科通力合作,在最短時間內完成移植前及捐贈前評估,確認穆小弟的父親為適合的肝臟捐贈者。
由於穆小弟的腹腔空間小,一般活體換肝常用的左側葉體積過大過厚,必須將左側葉當中的第三肝節移除,再將第二肝節邊緣削除,進一步減少體積以及厚度。為了預演複雜的減積手術,兒童外科葉奕廷醫師採用影像重組及3D列印技術,將捐贈者左側葉的外型,以及肝臟內部錯綜複雜的血管,以3D列印出與實際肝臟同樣大小的模型,並且在電腦中模擬將第三肝節移除的過程,確認在減積過程中要結紮的血管以及切除的範圍(見附圖)。
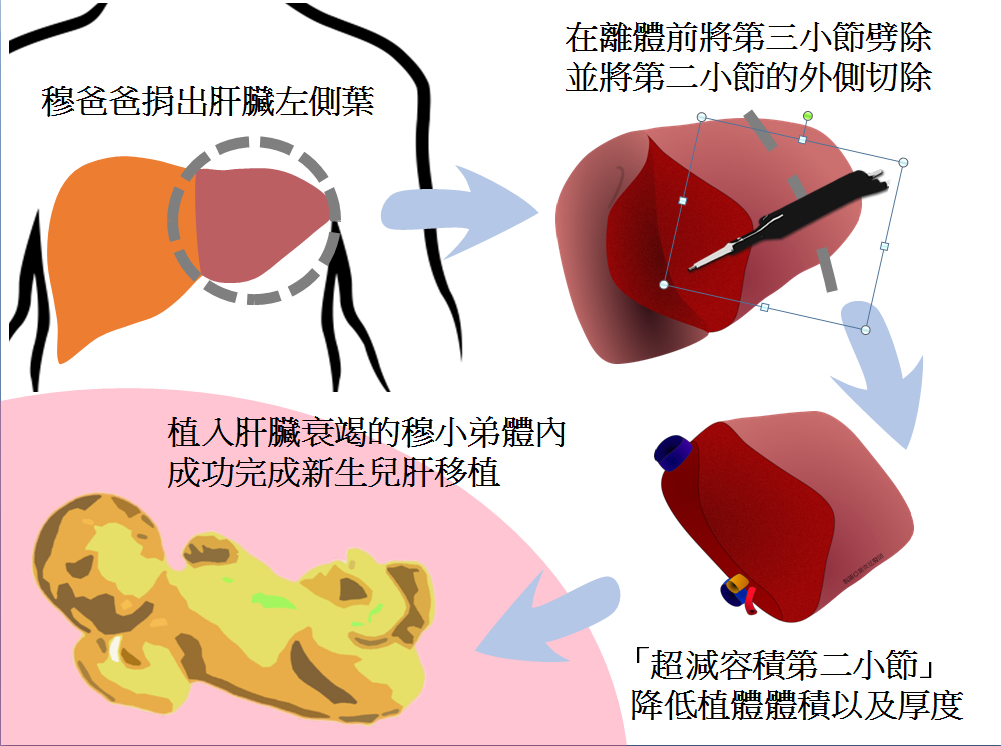
在萬全的準備之下,11月29日,穆小弟出生52天時接受了活體換肝手術,由劉君恕主任和林釀呈醫師負責受贈者的手術。捐贈者手術則由蔡昕霖醫師及陳正彥醫師操刀,將父親捐贈的左側葉肝,在3D列印模型以及靛氰綠(ICG)螢光攝影的導航之下如術前規劃的進行減積,再由劉君恕主任將捐贈植體種到穆小弟身上,並由整形外科石育仲醫師以顯微手術吻合肝動脈,手術由早上八時進行至晚上八時,歷時12小時。
由於脾臟腫大、組織水腫,穆小弟的腹腔無法一次縫合,劉君恕主任為避免肝臟血管受到壓迫採取階段式腹壁縫合法,在一個禮拜內完成腹腔關閉。至今術後八週,在兒童外科、移植外科、兒童醫學部免疫腎臟科、新生兒科等多專科的通力合作照顧之下,移植肝臟功能正常,穆小弟也已經脫離正壓呼吸器轉至普通病房照顧,身上所有的引流管、洗腎管路及中心靜脈導管皆已移除,傷口復原狀況良好,準備出院。
穆小弟是應是目前已知國內年齡最小接受活體肝臟移植的患者,也是少數接受「超減容積」肝臟第二單一小節移植的病患,此治療成果應歸功於成大團隊在穆小弟剛出生的危險期永不放棄的積極治療,以及本院移植醫學及兒童醫學領域多專科共同照護成果,並顯示出本院器官移植及兒童重症加護照顧的優異水準,以及運用新科技輔助手術的價值。
相關報導請見https://www.youtube.com/watch?v=mYwa0ASr5jQ (出處華視新聞)

右起穆小弟父親、北榮劉君恕主任、成大林永傑醫師、北榮鄒美勇主任

醫護團隊與穆小弟及家人合影

穆小弟可愛的模樣