文/病理檢驗部主治醫師 葉奕成
隨著分子檢驗與藥物研發的進步,針對病人的個別差異性選出最佳治療方式及藥物的「精準醫療」,已成為臨床醫療的進行式。
在精準醫療中,生物標記的檢測扮演著核心的角色。以癌症的標靶藥物治療為例,由於標靶藥物常是針對癌細胞的特定分子或反應路徑來產生作用,因此檢測病患的腫瘤是否具有對該標靶藥物相關的分子變異,對於預測病患是否會對標靶藥物治療有療效反應有著決定性的影響。在實體腫瘤中,這樣的策略已有許多成熟的案例,例如乳癌的Trastuzumab藥物搭配HER2 螢光原位雜交檢測、肺癌的Erlotinib藥物搭配EGFR基因突變檢測、大腸癌的Cetuximab藥物搭配KRAS 基因突變檢測,以及黑色素瘤的Vemurafenib藥物搭配BRAF基因突變等等。
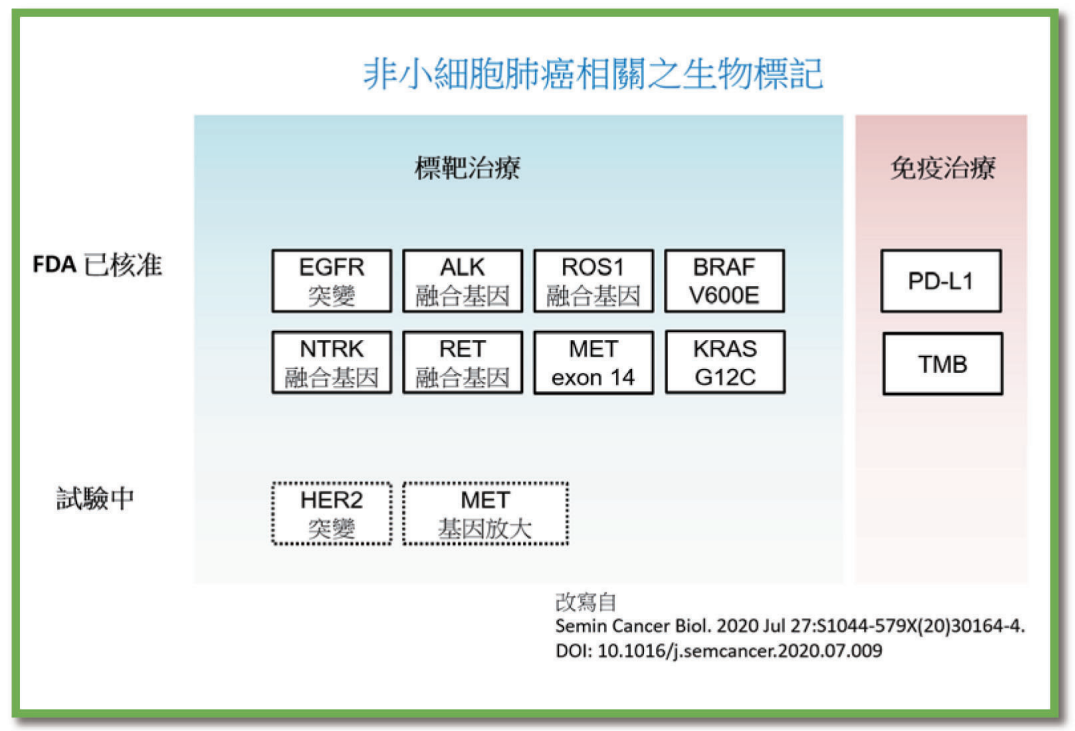
當生物標記及藥物的選擇種類越來越多元,針對不同種類或不同期別的癌症,相對應的的檢測也越來越複雜。以肺腺癌為例,從最初的 EGFR、ALK基因檢測,到後續的ROS1、BRAF、MET、RET、NTRK、KRAS基因檢測,以及免疫治療相關的生物標記,都成為治療決策的依據。臨床常見的檢測,包括EGFR 基因檢測、ALK、ROS1免疫染色,若檢測到相關的基因變異或是蛋白質過度表現,可有相對應的標靶藥物治療。若沒有檢測到上述基因的異常,或是使用標靶治療一段時間癌細胞產生抗性,下一步則考慮更大範圍的搜索腫瘤細胞上的基因變異。過去的單基因檢測或是免疫染色難以達成這樣子龐大的任務,但隨著次世代定序技術的發展,我們現在能透過多基因檢測取得更豐富的腫瘤基因資訊。相較於過往的單基因檢測,使用次世代定序的多基因檢測能夠更完整地檢驗多種不同的基因變異,也為肺癌治療帶來新的契機。
然而,這些基因資訊的解讀往往十分複雜,相關知識也日新月異,如何妥善地運用這些基因資訊,為病患設計最合適的治療方式,是目前精準醫療面臨的重大挑戰。本院目前定期召開分子腫瘤團隊會議,集合各領域專家的知識與專業,共同來分析解讀腫瘤的基因資訊,研議最合適的治療方式或可能參與的臨床試驗,期望將獲得的基因資訊做 最佳的運用,藉此提升每位癌症病患治療的成果。
文章來源:榮總人月刊458期
最後更新: