內視鏡輔助微創心臟手術
- 心臟外科主治醫師 郭姿廷
自從1950年代體外循環機的發明,開啟了心臟外科手術一個新的境界,醫師得以將心臟停下來、切開,將心臟裡各種不正常的瓣膜、結構做矯正、修補、置換,但因為手術相對複雜,幾乎所有手術都必須經由正中胸骨切開,少部份能由側胸肋間切開進行,動輒10-20公分的傷口幾乎是無法避免的。
第一台腹腔鏡膽囊切除手術在1985年,有著科技進步的加持,各種外科手術無不朝著微創的方向去發展,但是一直到十年後,心臟外科才出現了第一台嘗試用小傷口完成的手術,那是一台不停跳的冠狀動脈繞道手術,將左側胸骨下的內乳動脈去接左前降枝。廣義來說,只要不經由胸骨切開,都可以稱之為心臟微創手術。1996年,有醫師採取胸骨旁的縱切傷口,打斷第三及第四根肋骨,完成了主動脈瓣置換手術。同年,法國的二尖瓣大師Carpentier醫師由右胸第四肋間切口完成了首例內視鏡輔助的二尖瓣手術。從此,微創心臟手術進入了百家爭鳴的時代,有人從肋間傷口直視完成手術,有人用3D內視鏡輔助,1998年也開始了達文西機器人輔助的手術,在接下來的十年間,歐洲心臟手術以傳統正中胸骨切開術及經肋間微創手術的數量也出現了黃金交叉。
心臟外科手術複雜,需要外科醫師、助手、體外循環師、麻醉醫師良好的合作,同時也需要許多器械、管路的幫助。心臟外科能夠演變成微創,仰賴許多技術的進步。(一)血管腔內技術及管路設計的進步:心臟手術需要以管路將動靜脈血連接至體外循環機,傳統是將管子插在主動脈和右心房或大靜脈,管子也比較粗。經由Seldinger technique,且設計越來越薄、越來越細的管子,讓我們得以將管子插在股動脈及股靜脈而其血流速仍夠負擔病人整體循環所需;(二)主動脈鉗及主動脈內氣球阻斷術:讓心臟停止跳動需要阻斷主動脈讓血不再進入冠狀動脈,Chitwood醫師發明了適合微創手術使用的長型主動脈鉗,之後又有利用主動脈內氣球擋住血流的方式,減少主動脈的傷害,又更少了一個主動脈鉗的小傷口;(三)心肌保護液的灌注:除了使用延長的管路插在主動脈根部注入心機保護液,若有經驗豐富的麻醉醫師在場,還能由右頸靜脈插入導管,透過經食道心臟超音波的導引下將導管置入冠狀竇,逆向注入心肌保護液;(四)經食道心臟超音波:在微創傷口下,主刀醫師無法看到心臟的全貌,不能用肉眼評估心臟收縮的強度、心臟容積是否不足或過多,麻醉醫師可以透過經食道心臟超音波,告訴我們心臟目前的狀況、瓣膜功能是否良好,更能監測各種管子的位置是否正確。隨著超音波解析度的精進,瓣膜的細節看得更清楚,甚至能在手術前就讓外科醫師擬好修補的策略。
傳統認知上,微創手術能減少手術造成的創傷、降低手術後疼痛、縮短住院天數、提升病人術後滿意度且能降低整體醫療費用,但在微創手術發展初期,提出這些理論上的優勢之前,還必須考慮手術時間、手術視野、手術完成度以及高低不一的學習曲線,尤其重要的是,絕對不能犧牲病患的死亡率,而這點在微創心臟手術發展初期就已經被統計過證實其安全性。至於各種併發症的發生率,也有許多統合分析的研究整理各國的結果。(一)中風:心臟手術後的中風很大一部分跟心臟中的氣體未完全排除、周邊動脈導管的使用有關係,而體外循環機的時間和心臟灌停的時間也與中風的發生率呈正比,早期曾有研究指出微創手術在這幾個環節會造成比較高的中風機率,但在近十年的研究中,因為在手術視野裡灌注二氧化碳以及手術時間的減少,中風機率已與傳統正中胸骨切開術無顯著差別;(二)心房顫動:手術後的心房顫動與心臟缺血、再灌流,甚至只是被接觸過產生的發炎現象都有關,微創手術因為直接從心臟右側進行手術,術中心臟不需大範圍的翻動、拉扯,心臟被碰觸的範圍也小很多,造成較輕微的發炎反應,術後心房顫動的發生率可能因此有所降低;(三)出血:微創手術傷口小,對組織的破壞程度也較小,尤其少了胸骨切開,出血量及輸血量都比傳統手術少很多;(四)疼痛:肋間切開的傷口仍然在呼吸時會造成一定程度的疼痛,若是採取內視鏡輔助,不需用肋骨撐開器傷害到肋骨,手術結束時在肋間注入長效止痛藥,能減少術後傷口疼痛的狀況,降低疼痛對呼吸、咳嗽、活動的影響,病患能提早脫離呼吸器、下床活動,統計指出對於病患能較快恢復到術前的活動,滿意度也提高;(五)傷口感染:傳統正中胸骨切開術最害怕的就是造成縱隔腔炎和胸骨的骨髓炎,因為胸骨上的組織相對薄,如果傷口癒合不良很容易直接感染到胸骨,是外科醫師的夢魘,微創手術完全避免了這種併發症的可能性。但是在鼠蹊部周邊插管的傷口卻反而容易有淋巴滲漏的併發症,以自動縫合裝置避免鼠蹊部切開傷口可減少這種情形。[1,2,3]
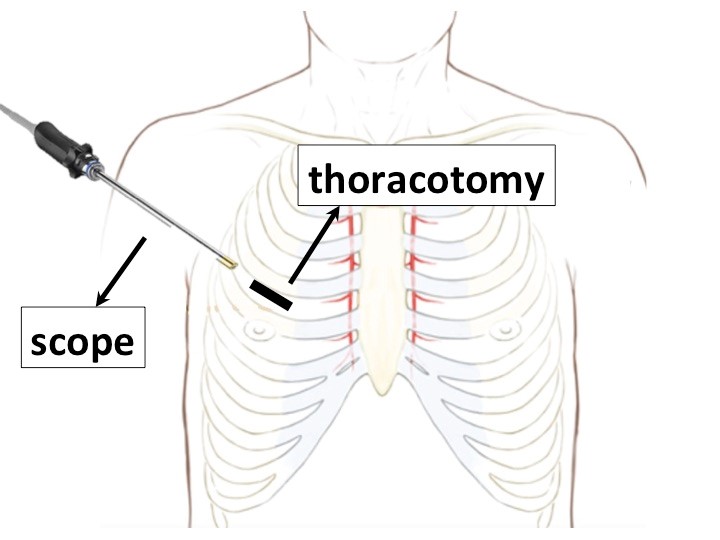
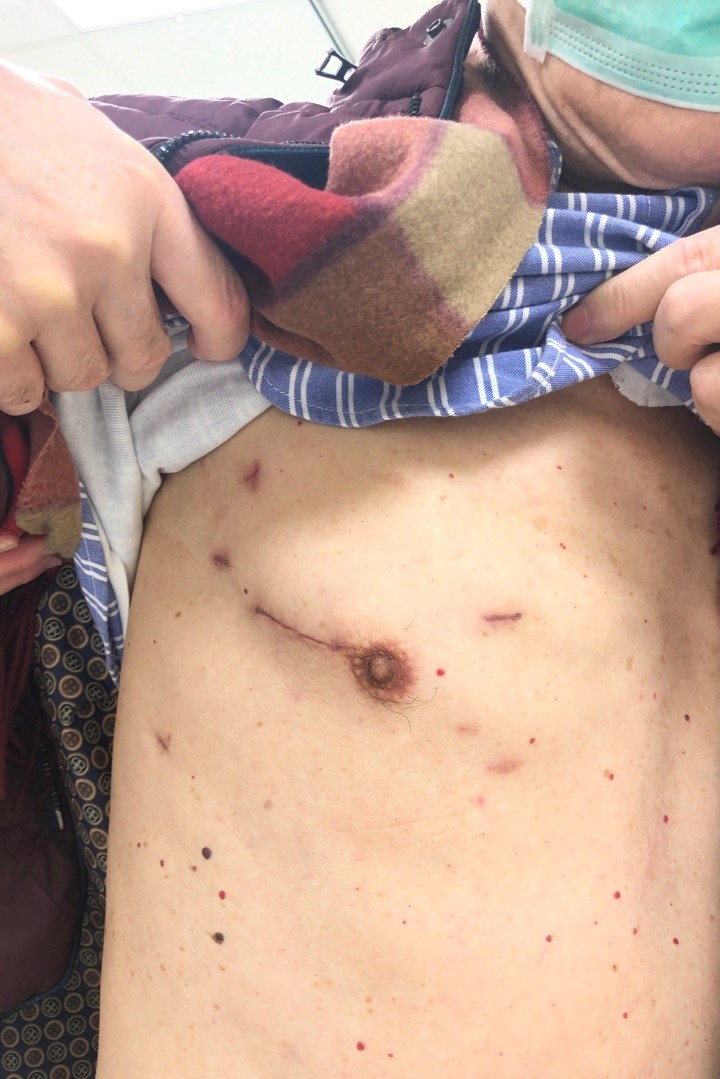
右側肋間微創手術的傷口大多位於右側第四肋間,四到五公分長,胸腔內視鏡由外側置入,再加上幾個用來牽引的小洞,以及置入主動脈鉗的傷口、鼠蹊部用來插管的切口,即可完成多種心臟手術(圖一、圖二)。目前採取右側肋間微創手術發展最完全的是二尖瓣手術,二尖瓣的正面是垂直於人的前後方向,有時甚至會稍微面向人的後方,以傳統正中胸骨切開術,常需要將心臟整個往左邊翻,也需要比較大的切口才能看清楚瓣膜,手術視野容易受限,助手能看到完整二尖瓣的機會微乎其微;由右側肋間切口進入,尤其有內視鏡輔助的視角,完全正對著二尖瓣的正面,整個瓣膜也不會因為拉扯心臟變形,可以獲得絕佳的視野(圖三),對於瓣膜後方、在左心室裡的腱索和乳突肌,也更輕易看得清楚,助手也終於可以一起看著螢幕了解主刀醫師的步驟,更容易學習。目前二尖瓣手術的趨勢是以修補為主,修補有時需要各式不同的技術,以微創的方式、用兩倍長器械需要長時間的練習才能熟稔其操作和技巧,但目前有經驗的醫師幾乎已克服技術上的難題,修補成功率不下於傳統的方式。其他包括三尖瓣手術、心房黏液瘤、心房隔間缺損、治療心房顫動的迷宮手術,都能透過微創方式完成手術。在其中能得到特別明顯優勢的,是曾經開過心臟手術後的三尖瓣手術,以往第二次正中胸骨切開術需要大範圍的分沾黏,出血、心臟破裂的機會都相當高,慢性三尖瓣疾病會造成右心房擴大,有時會相當接近右側胸壁,加上三尖瓣手術不一定需要將心臟灌停,以右側肋間切口進入可以在不分沾黏的狀況下直接進入右心房,大大降低了手術的難易度、縮短手術時間,也降低了病人開刀的風險。
|
圖一 右側肋間微創手術
|
圖二 右側肋間微創手術的傷口
|
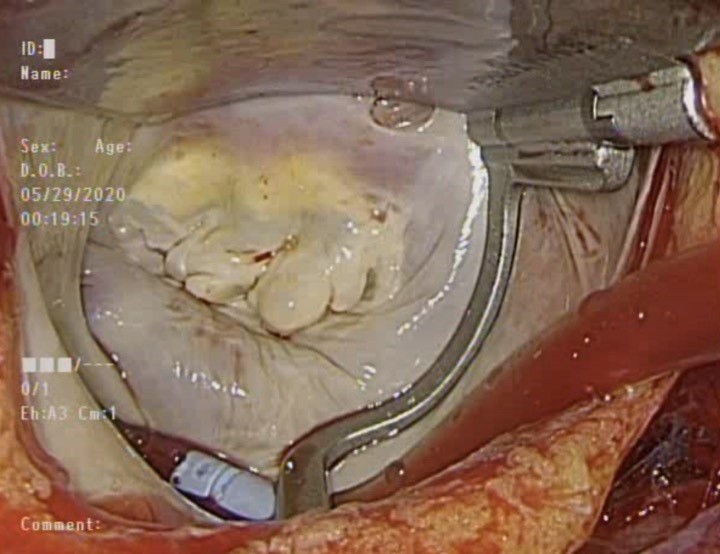
圖三 右側肋間二尖瓣微創手術視野
微創手術的學習曲線比傳統手術來得長,在熟稔此項技術前最重要的就是要避免增加病人的死亡率和併發症,因此慎選病患相當重要,包括沾黏、瓣膜環嚴重鈣化等都要避免嘗試用微創手術;手術前完整的檢查也不可或缺,全身的血管攝影電腦斷層可用來評估手術的可行性也可藉此做手術前的計畫。隨著經驗的累積,努力熬過艱難的學習曲線,相信內視鏡輔助微創手術終將成為標準手術方式,也能為病人帶來更多益處。
參考文獻
- Iribarne A., Easterwood R., Edward Chan YH, et al: The golden age of minimally invasive cardiothoracic surgery: current and future Perspectives. Future Cardiol 2011; 7(3): 333–46.
- Sündermann SH, Sromicki J, Rodriguez Cetina Biefer H, et al: Mitral valve surgery: right lateral minithoracotomy or sternotomy? a systematic review and meta-analysis. J Thorac Cardiovasc Surg 2014; 148(5): 1989–95.
- Dieberg G, Smart NA, King N: Minimally invasive cardiac surgery: a systematic review and meta-analysis. Int J Cardiol 2016; 223: 554–60.
最後更新: